ICU 大夫普遍相信:为了避免漏诊,在 ICU 中使用的抗菌素越广谱,病人越安全。但是,滥用抗菌素将导致耐药菌的出现以及抗菌效果的下降,对病人的健康造成威胁,包括危及生命的药物反应、肠道菌群失调等。因此,需要开发出一项高度敏感的诊断方法,用于排除细菌感染并能安全快速停止抗生素的使用。
Walter 及其同事在 AJRCCM 杂志上发表的成果在避免 ICU 中的抗生素滥用问题方面迈出重要的一步。Walter 及其同事证明:非支气管镜肺泡灌洗液(NBBAL)中性粒细胞数量<50% 在疑似呼吸机相关肺炎患者中提供了 91.5% 的阴性预测价值(安全地排除细菌性肺炎),如图 1。如果加上革兰染色阴性结果,阴性预测价值可达到 100%。
这一发现,检测性能优越,而且有较好的操作性。NBBAL 无需专家操作,成本低,并且实验室分析细胞数量和革兰氏染色是普遍可行的。
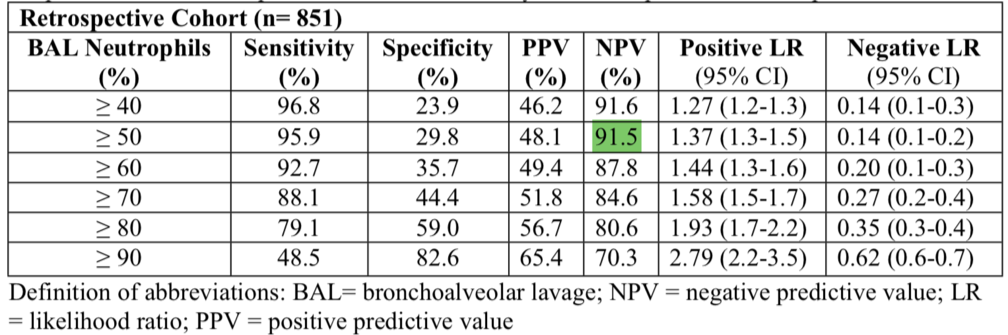
图 1 肺泡灌洗液中性粒细胞比例特征区分疑似感染的机械通气病人细菌性肺炎的比例
作者进一步试图利用 RNA-seq 探索肺泡巨噬细胞(AM)基因表达变化来区分病人是否有肺炎。研究得到不同表达的基因,以及感染相关的通路包括防御应答、免疫系统过程、对细菌来源分子的应答,如图 2。但可惜的是,RNA-seq 检测并不优于单独 NBBAL 中性粒细胞计数和革兰染色。
对于 AM RNA-seq 的结果并不优于单独 NBBAL 中性粒细胞增多这一指标,原因如图 2。
肺泡巨噬细胞在肺部免疫应答的产生中并非孤立地运作。各种其他固有免疫系统成分在肺部病原检测方面也起重要作用,包括上皮细胞、固有淋巴细胞、血小板、血浆成分(如补体)。在假单胞菌小鼠肺炎模型中,上皮细胞来源的免疫信号能有效地招募中性粒细胞并控制感染。因此,「不依赖 AM 的中性粒细胞增多」机制可以解释 AM RNA-seq 不能有效区分细菌感染。
AM 接收的免疫信号不仅来源于微生物,而且来源于系统性的炎症来源及损伤的组织(由多种病原体或呼吸机引起的气压伤),这些不同的刺激产生的基因组应答可能是相似的。
因此对于危重症病人,单纯依靠宿主转录组可能很难区分细菌性肺炎,仍需要结合其他组学深入研究。
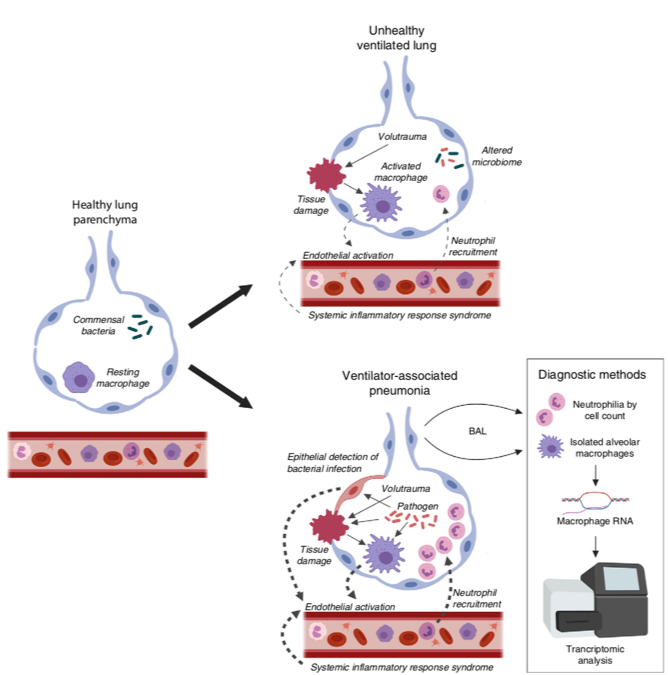
图 2 肺部免疫应答
总结:文章提出了快速,便宜且普遍可得的检测如 BAL 中性粒细胞细胞数、革兰氏染色方法以及先进的个体化技术如 RNA-seq,且前者有较好的临床实际应用优势。未来仍需要前瞻研究证明该方法能有效减少抗生素的使用,而不损害病人安全。
原文出处:
[1] Gautam S, Sharma L, Dela Cruz CS.Teaching an Old Intensivist Neutrophil Tricks: Using Alveolar Neutrophilia to Diagnose Ventilator-associated Pneumonia. Am J Respir Crit Care Med. 2019 May 15;199(10):1178-1181. doi: 10.1164/rccm.201811-2163ED.
[2] Walter JM, Ren Z, Yacoub T et.al. Multidimensional Assessment of the Host Response in Mechanically Ventilated Patients with Suspected Pneumonia. Am J Respir Crit Care Med. 2019 May 15;199(10):1225-1237. doi: 10.1164/rccm 201804-0650OC.
供稿者:尚晓 清华大学医学院
本网站内容需获得授权方可进行转载。



