Metagenomic next-generation sequencing (mNGS) of bronchoalveolar lavage fluid on antimicrobial stewardship in patients with lower respiratory tract infections (LRTIs): a retrospective cohort study, [IF 6.4]
DOI:10.1093/infdis/jiad296.
原文链接:https://academic.oup.com/jid/advance-article-abstract/doi/10.1093/infdis/jiad296/7233314?utm_source=advanceaccess&utm_campaign=jid&utm_medium=email主要完成单位:中日友好医院
通讯作者:曹彬(中日友好医院)
第一作者:闫梦薇(中日友好医院),邹晓辉(中日友好医院),王业明(中日友好医院)
其他作者:王晨晖,王一民,刘智博,商潋瀚,崔晓敬
摘要
宏基因组二代测序 (metagenomic next-generation sequencing, mNGS) 的应用是否会对下呼吸道感染患者的抗感染策略产生影响仍未可知。这项回顾性研究纳入了2019年9月至2020年12月,于中日医院诊断为下呼吸道感染并进行支气管肺泡灌洗 (bronchoalveolar lavage, BAL) 的患者。其中,同时行支气管肺泡灌洗液 (bronchoalveolar lavage fluid, BALF) mNGS检测和常规微生物学检测的患者纳入mNGS组,仅接受常规微生物学检测的患者则作为对照组。本文对两组患者的基线信息进行1:1倾向性评分匹配,所关注结局为抗感染策略的变化。在筛选了681名初步诊断为下呼吸道感染并行BAL的患者后,306例患者最终纳入研究,两组各153例。结果表明,相较于对照组,mNGS组患者更倾向于不进行抗生素升阶梯([aOR] 0.466 [95% CI 0.237-0.919],p=0.02),但mNGS的应用和抗生素降阶梯无显著相关性。同时,mNGS组停用抗病毒药物的患者比例更高(17/153,11.1% vs. 5/153,3.3%,p=0.008)。因此,对于需进行BAL的下呼吸道感染患者而言,BALF mNGS检测与更低的抗生素升阶梯率相关,并可能促使抗病毒药物的停用,但应用mNGS无助于抗生素降级。
引言
下呼吸道感染是最常见的感染性疾病之一,全球每年有4.89亿人罹患下呼吸道感染,有超过249万人因下呼吸道感染而死亡,位列全球疾病死因第4位。早期、准确的获取病原学诊断对于促进目标性抗感染治疗的转变,减少抗感染药物耐药性的产生,降低医疗相关花费至关重要。然而,美国的研究数据显示,只有不到一半的社区获得性肺炎 (community-acquired pneumonia, CAP) 患者通过包括培养法、抗原检测以及PCR法在内的常规微生物学检测方法明确了病原学诊断。我国的研究得出了相似的结论,仅30~60%的下呼吸道感染患者通过常规微生物学检测方法确定了微生物学诊断。
宏基因组二代测序 (metagenomic next-generation sequencing, mNGS) 是一种可以对样品中所有微生物核酸进行高通量测序的新技术,理论上可以检测到样品中的全部微生物。mNGS拥有较高的真阴性率,同时不易受临床判断的影响,在这些优势下,其应用或许可以促使经验性抗感染治疗向目标性抗感染治疗的转变,从而改善下呼吸道感染患者的预后。然而,mNGS技术的假阳性率较高,这意味着mNGS的结果难以解读。截至目前,尚不清楚mNGS是否能够给下呼吸道感染患者带来临床获益。在这项回顾性队列研究中,我们评估了相较于单独应用常规微生物学检测,常规微生物学检测联用mNGS能否改变下呼吸道感染患者的抗感染治疗策略。
研究方法
(一)研究设计
本研究为单中心回顾性队列研究,入选了2019年9月至2020年12月,于中日友好医院呼吸中心住院治疗,诊断为下呼吸道感染且行支气管肺泡灌洗(bronchoalveolar lavage, BAL) 的成人患者。排除标准如下:①病历信息、医嘱信息、微生物检测信息等资料不全面;②在本次病程中对支气管肺泡灌洗液(bronchoalveolar lavage fluid, BALF) 以外的其他标本,如痰液、鼻咽拭子、口咽拭子、血液等进行mNGS检测。根据在本次病程中是否进行mNGS检测,将患者分为mNGS组和对照组,两组进行1:1的倾向性评分匹配。
(二)微生物学方法和数据收集
所有纳入本研究的患者均进行常规微生物学检测,具体的检测项目和检测样本由患者的临床诊疗团队根据患者的病情进行选择。mNGS组患者全部送检BALF mNGS检测。
(三)结局指标
在此研究中我们分别比较了mNGS组和对照组行抗生素降阶梯及升阶梯的患者比例。根据抗生素对细菌的抗菌谱将其分成四级,即窄谱(1级)、广谱(2级)、超广谱(3级)以及保护级(4级)。抗生素降阶梯定义为减少原抗感染方案中抗生素的种类,或将更广谱的抗生素替换为更窄谱的抗生素。抗生素升阶梯定义为增加原抗感染方案中抗生素的种类,或将更窄谱的抗生素替换为更广谱的抗生素。如果抗生素方案没有发生变化,或抗生素数量和等级调整方向不一致,则认为抗生素无改变。
结果
通过中日友好医院电子病历系统,我们筛选了于中日友好医院呼吸中心住院治疗,初步诊断包含“肺炎”、“肺部感染”、“慢性阻塞性肺疾病 (chronic obstructive pulmonary disease, COPD) ”、“肺脓肿”或“支气管扩张”,且于住院期间行支气管镜检查的患者信息共681例。在符合入排标准的患者中,mNGS组202例,对照组219例。经过1:1的倾向性评分匹配后,mNGS组和对照组各纳入153例患者。
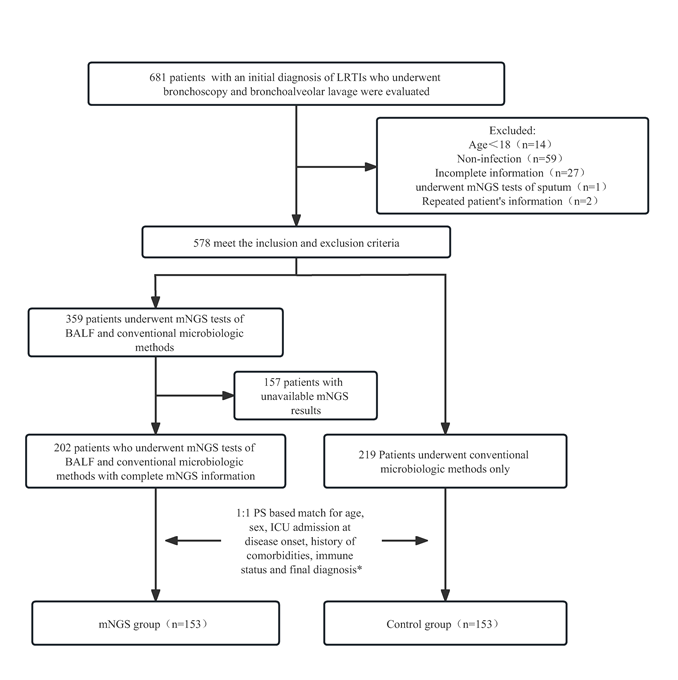
图1 患者入组流程图
mNGS组和对照组的大部分基线特征相似,但在个别基线方面仍然存在些许差异。相较于对照组,mNGS组合并呼吸系统疾病的患者比例更低(28.8%, 44/153 vs. 48.4%, 74/153, p<0.001)。两组患者的免疫抑制原因也各有不同。mNGS组合并血液系统恶性肿瘤的患者比例更高(6.5%,10/153 vs. 1.3%,2/153, p=0.039),对照组则有更多患者有实体器官移植史(9.2%,14/153 vs. 0.7%,1/153, p=0.001)。mNGS组79.7%的患者获取了病原学诊断,而对照组通过常规微生物学检测方法仅34.6%的患者检测出了感染病原体(p<0.001)。除此之外,mNGS组患者气管镜前的抗生素使用时间也相对更长(3.0 [1.0-6.0]天 vs. 2.0 [1.0-4.0]天, p=0.01)。
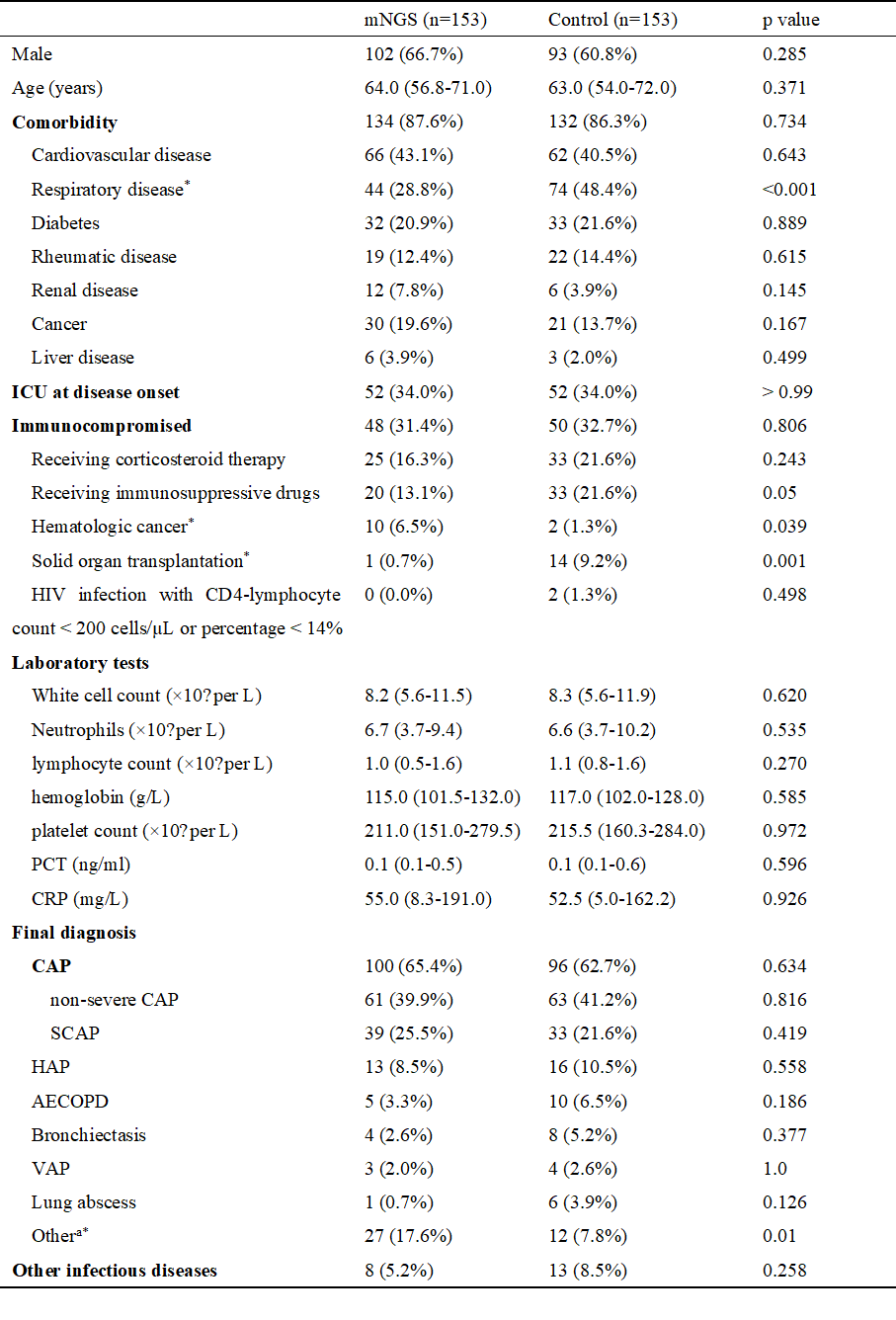
表1 下呼吸道感染患者基线特征
mNGS组和对照组患者抗感染策略变化的对比
本研究表明,两组患者进行抗生素降阶梯以及抗生素升阶梯的患者比例均无显著差异(抗生素降阶梯:37.7%,49/130 vs. 30.8%,41/133,p=0.241; 抗生素升阶梯:19%,29/153 vs. 26.8%,41/153,p=0.102)。多因素逻辑回归分析结果显示,mNGS与更低的抗生素升阶梯率相关([aOR] 0.466,95% CI [0.237-0.919],p=0.027),但应用mNGS与抗生素降阶梯无显著相关性(aOR 1.319,95% CI [0.756-2.302],p=0.330)。其中,两组进行抗生素降阶梯的患者大多无细菌检出(55.1%,27/49 vs. 65.9%,27/41,p=0.3)。此外,mNGS组的中位抗生素使用时间显著高于对照组(15.0 [9.5-23.5]天 vs.12.0 [7.0-18.0]天,p=0.01)。
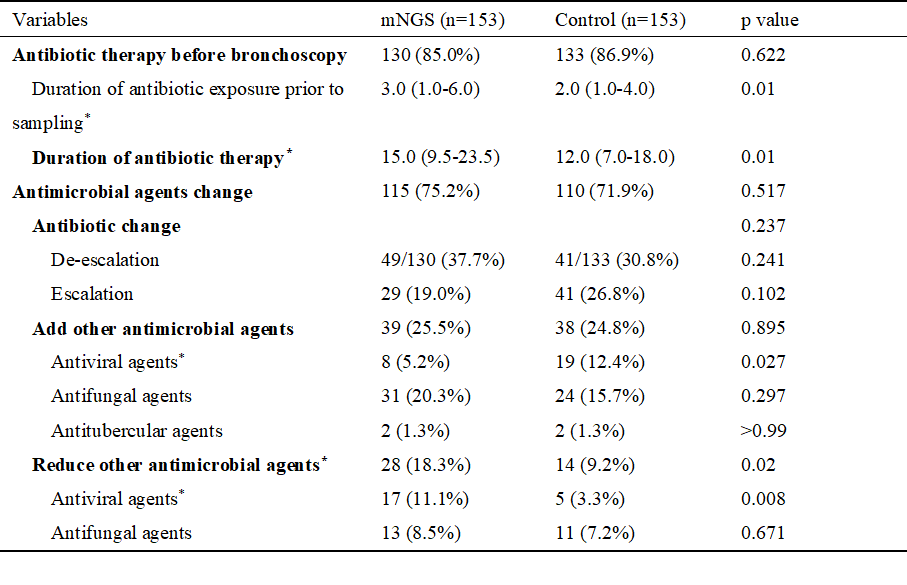
表2 两组患者抗感染药物使用情况对比
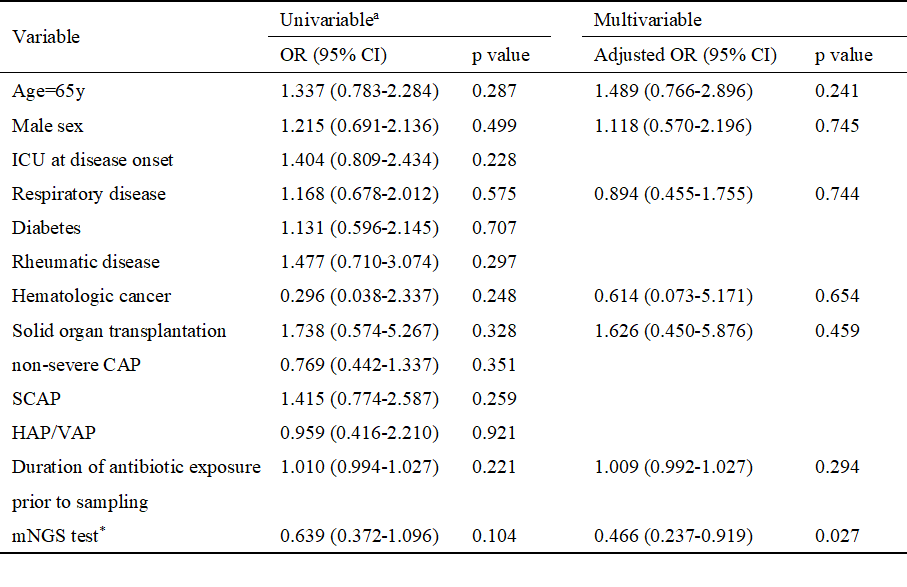
表3 下呼吸道感染患者抗生素升阶梯的二元逻辑回归分析
相较于对照组,mNGS组增加抗病毒药物的患者比例较低(5.2%,8/153 vs. 12.4%,19/153,p=0.027),更昔洛韦是两组患者新添加的唯一抗病毒药物。同时,mNGS组减少抗病毒药物的患者比例高于对照组(11.1%,17/153 vs. 3.3%,5/153, p=0.008),更昔洛韦是两组患者停用最多的抗病毒药物,其次为奥司他韦。多因素分析结果表明,应用mNGS对增加其他抗感染药物(包括抗病毒药物、抗真菌药物以及抗分枝杆菌药物)无显著影响(aOR 0.845,95% CI [0.466-1.533],p=0.580),但为减少抗病毒药物和/或抗真菌药物使用的独立危险因素(aOR 2.523,95% CI [1.143-5.568],p=0.022)。
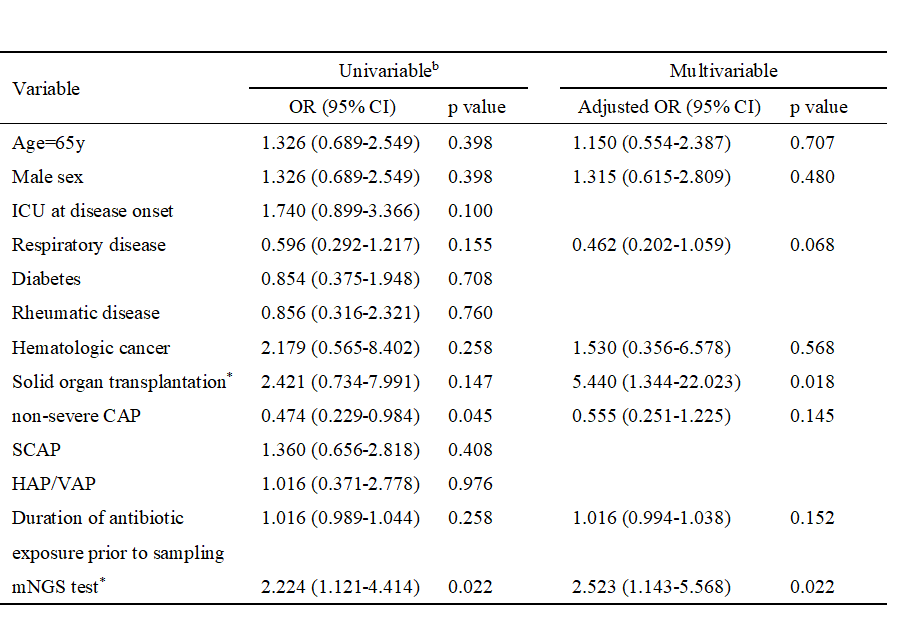
表4 下呼吸感染患者减少其他抗感染药物的二元逻辑回归分析
mNGS组和对照组患者临床结局对比
mNGS组患者相较于对照组患者的住院时长更长(18.0 [13.0-30.0]天 vs. 14.0 [9.5-21.0]天,p=0.01);此外,mNGS组的支气管镜日至出院时长也长于对照组(14.0 [8.5-24.5]天 vs. 12.0 [6.0-19.0]天,p=0.007),ICU住院时长也相对更长(14.0 [10.0-28.0]天 vs. 11.9 [6.0-20.8]天,p<0.001)。多因素线性回归分析的结果证实,mNGS并不与住院时长(B=11.246,p=0.120)、支气管镜日至出院时长(B=8.288,p=0.248)或ICU住院时长(B=-0.848,p=0.875)相关。但我们发现,两组患者住院期间入住ICU的患者比例相似(45.1%,69/153 vs. 43.8%,67/153,p=0.818)。有16名mNGS组患者,24名对照组患者在住院期间死亡,两组无显著差异(p=0.175)。根据多因素逻辑回归分析的结果,mNGS不是影响ICU住院率的独立危险因素(0.950 [0.272-1.280],p=0.893),应用mNGS与住院死亡率也并不相关(aOR 0.650 [0.285-1.480],p=0.305)。
结论
本研究发现,对于需要进行BAL以明确病原诊断的下呼吸道感染患者而言,mNGS联用常规微生物学检测与更低的抗生素升阶梯率相关,并可能促使了下呼吸道感染患者停用经验性抗病毒药物。然而,mNGS可能并不能改变患者的抗生素降阶梯比例。基于以上结论,还需要进一步探究在何种临床场景下应用mNGS能够使得下呼吸道感染患者获益。



